Акулина Федотова: К смерти невозможно привыкнуть
«К смерти невозможно привыкнуть»: интервью с врачом анестезиологом-реаниматологом
16 октября Всемирный день Анестезиолога. Заведующая отделения реанимации и интенсивной терапии Гериатрического центра «РКБ №3», врач анестезиолог-реаниматолог Акулина Степановна Федотова рассказала о работе отделения, выборе профессии и COVID-19.

Отделение реанимации Гериатрического центра «РКБ №3» развернуто на 6 коек, работает в составе 17 человек. Из них 4 врача, 9 медсестёр и 4 младшие медсестры. Госпитализация в ОРИТ проводится из профильных отделений: кардиологии, неврологии, гериатрии(терапии). С 2022 года поступают пациенты после перенесенных ОНМК, на II этап медицинской реабилитации с ШРМ-5, ШРМ-6. Также имеются паллиативные койки, в т.ч. респисная помощь.
Профессия или призвание
Мой путь в медицине начался с 2001 года, когда на III курсе медицинского института я пришла работать в отделение анестезиологии реанимации и интенсивной терапии Клинического центра НЦМ. Тогда я не знала какую специальность я выберу, но интенсивность и экстренность работы реанимации определили мой выбор, я стала врачом анестезиологом-реаниматологом. В последующие 18 лет я прошла в одном отделении все ступени роста от санитарки до врача.
В 2019 году я пришла работать в отделение реанимации и интенсивной терапии Гериатрического центра ГАУ РС(Я) «РКБ №3». Пришла в сложное, но в то же время интересное время, как раз Гериатрический центр перепрофилировался в инфекционный стационар. Безусловно, приход в новый коллектив — одна из наиболее стрессовых ситуаций. Привыкать к новому окружению, новым внутренним правилам всегда сложно, но мне повезло, и я попала в замечательный, дружный коллектив Гериатрического центра.

Моё личное мнение, что в медицину приходят прежде всего по призванию, не простые люди, а энтузиасты своего дела. Нужно много любви и терпения, чтобы работать не только с пациентами, но и их родными.
Не все понимают, что есть неизлечимые болезни и врачи не боги, а все мы смертны. Обидно, когда несколько часов, дней, недель медики спасают человеку жизнь, а он или его родственники отмечает потом только то, что утратил какие-то способности, стал не таким, каким был до болезни или до поступления в стационар.
Сегодня много негатива к врачам. Раньше эта профессия была окутана романтикой, героизмом. Во многом такая ситуация сложилась из-за того, что в средствах массовой информации рассказывают не о том, как человека вылечили или спасли: это же скучно, кто будет об этом читать? Гораздо интереснее в очередной раз увидеть материал о хамстве и безграмотности медицинского работника.
К сожалению, невозможно спасти всех. Привыкнуть к смерти невозможно, но это работа. Самое сложное в нашей работе в эмоциональном плане, это когда сообщаешь о смерти родственникам.
Я люблю свою работу, она до сих не стала для меня менее интересной.Когда работа приносит удовлетворение, это помогает избежать выгорания. Меня всегда ждут дома, это очень важно, и мне есть чем заняться помимо работы.
Открытая реанимация.
Ситуации, когда с болезнью близкого кардинально меняется жизнь, не ожидает никто. Более того, к ней и подготовиться-то нельзя. Потому что никогда не знаешь, к чему, собственно, готовиться. Но если такое всё-таки случается, важно понимать, с чем имеешь дело, как помочь болеющему человеку и себе – не разрушить отношения, не сойти с ума, не вылететь в трубу, не наделать ошибок, за которые потом может быть больно и стыдно.
Например: к нам на II этап медицинской реабилитации после ОНМК поступает пациент, который месяц лежал в другой больнице, потом месяц у нас. Естественно, через два месяца человек не такой, каким был до поступления в больницу. Обычно пациенты теряют мышечную массу от 15 до 70%, это называется саркопения, у них трахеостома, питательный зонд или гастростома, цистостома и т.д., И если родственники видят пациента в таком состоянии похудевшего, с множеством трубочек, только при выписке, у них шоковое состояние.
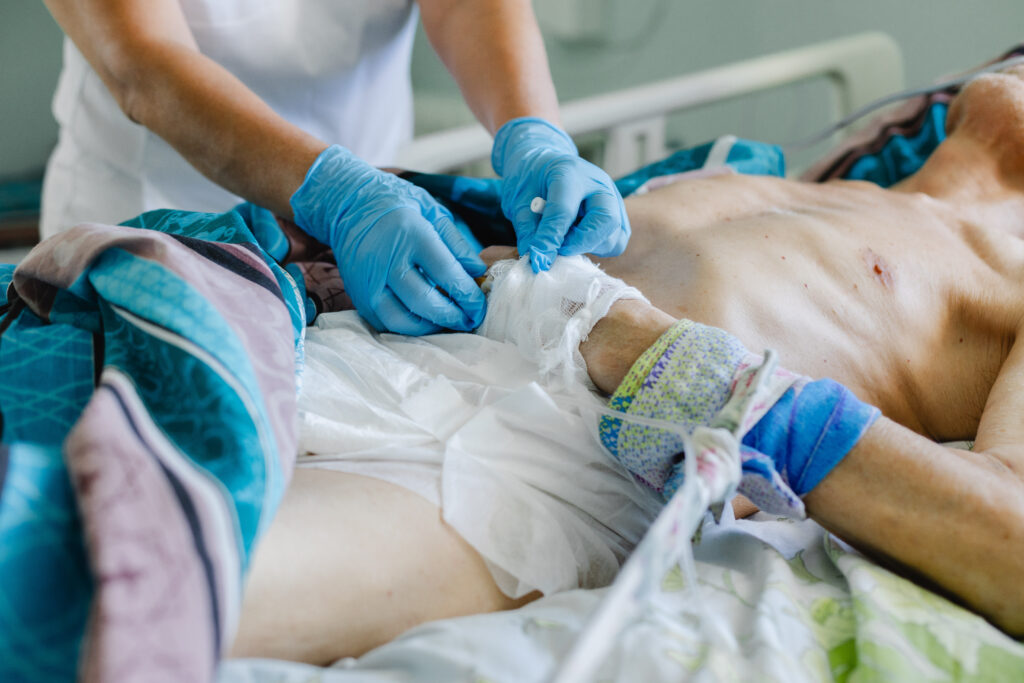

Надо понимать: человек заболел и это надолго. Это не до завтра или, в крайнем случае, до следующего месяца. Это может длиться годами. К такому невозможно быстро адаптироваться, но надо понимать: перемены неизбежны.
На какой кровати больной человек будет лежать? Как правильно оборудовать комнату больного и сделать безопасными ванную и туалет? Если все же выбор падает на функциональную кровать, где она будет стоять? Как общаться с больным человеком? Как правильно поворачивать тяжелобольного? Как кормить тяжелобольного человека? Чем еще чревато то, что человек мало двигается? Эти и множество других вопросов возникает у родственников.
У обывателя ассоциации с реанимацией не самые положительные. Обычно реанимация воспринимается как мрачное место, где умирают люди. Однако наш высококвалифицированный коллектив стремится сломать этот стереотип.
Учитывая вышесказанное, и появление необходимости обучения родственников уходу за тяжелыми пациентами Отделение реанимации и интенсивной терапии Гериатрического центра — открытая реанимация.
У нас обеспечен доступ родственников в ОРИТ в удобное для них время, за исключением периода проведения медицинских вмешательств. Разработан и внедрен порядок доступа родственников к находящимся в ОРИТ пациентам регламентирует время и длительность посещения, соблюдение санитарно-эпидемиологического режима. Доступ осуществляется в рабочее время, за исключением периода проведения лечебно-диагностических или реанимационных процедур.
Стенды с информационно-методическим материалом для родственников о правилах посещения размещены перед входом в ОРИТ, посетители обеспечиваются одноразовыми халатами, масками и бахилами.
Разработаны и внедрены памятки по уходу за желудочным зондом, трахеостомической трубкой, цистостомой, гастростомой. Обучаем родственников как ухаживать за пациентами, повороты тела, обработка тела, кормление через зонд или гастростому.
Также у нас в ОРИТ есть, врач-нутрициолог, которая разрабатывает и применяет к каждому пациенту индивидуальную нутритивную поддержку.
Времена ковид
Наша больница была одной из первых медицинских учреждений, которая начала принимать пациентов с COVID-19. Особенно тяжело дались первые дни карантина, весь персонал изолировали, мы 10 дней жили в больнице, дежурили сутки через сутки. К сожалению, некоторых пациентов мы потеряли. Но благодаря тому, что у нас чуткие и грамотные руководители, которые обеспечили нас: центральной подводкой кислорода, аппаратами ИВЛ и НИВЛ экспертного класса, бесперебойным потоком необходимых лекарственных препаратов, в нашем стационаре была минимальная смертность, процентные показатели которого были лучшие по республике.
Две стороны одной медали
— Не секрет, что сейчас стало очень сложно работать медикам. Права и обязанности пациентов и врачей тесно связаны, хотя обычно пишут лишь о правах пациентов. Этика, поведение пациентов и их родственников непосредственно влияют на взаимоотношения с медперсоналом, на настроение, работоспособность врачей и медсестер и, в конечном счете, на эффективность обследования и лечения. Врач — тоже человек, большую часть времени находящийся в психологическом напряжении. С появлением очень доступной информации в интернете, люди уже приходят с разными, часто ошибочными установками.
В моей практике был случай, что мы не смогли спасти пациента и родственники звонили моим коллегам, лично мне, угрожали. И это было очень неприятно, у всех было напряженное эмоциональное состояние. Мы делали всё, что могли. И каждый случай, мы проносим через себя. Но, несмотря на такие пугающие порой случаи, хорошего всё же больше в нашей работе. У нас был пациент, который пролежал 4 месяца, хоть мы его и не спасли, но с его родственниками мы до сих пор держим связь. Они с пониманием и благодарностью относятся к нам.
Во время пандемии к нам в ковидный стационар поступила женщина в тяжелейшем состоянии с 100% поражением лёгких. У неё было много сопутствующих заболеваний, которые осложнили течение COVID-19, но у нее была очень сильная тяга и любовь к жизни. К счастью, мы её вылечили, хотя по всем клиническим и инструментальным данным, прогноз был неблагоприятный, но вопреки всему — она выздоровела и ушла домой!
Фонд АНО «ДолгоЖить»
У нас все пациенты возрастные, в основном старше 70-и, 80-и лет, большой процент пациентов с измененной психикой и с деменцией, и к каждому нужно найти подход. Тут должны быть отточены не только профессиональные навыки, но эмоциональная терпимость и понимание.
При уходе за больными преклонного возраста нередко приходится решать помимо клинических, еще и психологические и социальные проблемы. От осуществляющих присмотр требуются знания возрастных особенностей таких пациентов, которые помогают правильно сориентироваться в тактике ведения пациентов и ускорить выздоровление. В преклонном возрасте человеку требуется особый уход. У близких людей не всегда есть свободное время, чтобы сутками проводить время около постели родственника. По этой причине многие задумываются над тем, как решить подобную ситуацию. Грамотно организованный уход за больными и пожилыми людьми – важная составляющая успешного выздоровления.
Помощью в решении этих проблем занимается фонд «ДолгоЖить». Фонд помогает родственникам с маршрутизацией, психологической помощью и предоставляет сиделок. А мы, со своей стороны занимаемся их обучением.
Помимо этого, у нас в отделении появились психологи, которые от фонда работают не только с пациентами, но и с их родственниками. Они эмоционально разгружают нашу работу, чтобы и нам, и родственникам было легче переживать лечение, восстановление или же потерю близкого человека.
+7 (999) 174-67-82




